ภาวะบกพร่องทางสติปัญญา / ภาวะปัญญาอ่อน
(Intellectual Disabilities / Mental Retardation)
ภาวะบกพร่องทางสติปัญญา เป็นภาวะที่มีพัฒนาการบกพร่องซึ่งทำให้มีข้อจำกัดด้านสติปัญญา การเรียนรู้และการปรับตัวในการดำรงชีวิตประจำวัน ในปัจจุบันเริ่มมีการใช้คำว่า บกพร่องทางสติปัญญา แทน ภาวะปัญญาอ่อน มากขึ้นในองค์กรระดับนานาชาติ เช่น IASSID (International Association for the Scientific Study of Intellectual Disabilities) WHO (World Health Organization) WPA (World Psychiatry Association) รวมทั้ง AAMR (The American Association on Mental Retardation) หรือสมาคมบุคคลปัญญาอ่อนแห่งสหรัฐอเมริกา ซึ่งประกอบด้วยสหวิชาชีพจากทั่วโลกและก่อตั้งมาเป็นเวลานาน 130 ปี ก็ได้เปลี่ยนชื่อเป็น The American Association of Intellectual and Developmental Disabilities (AAIDD) เมื่อ 1 มกราคม พ.ศ. 2550 เพื่อเสนอแนวทางที่จะทำให้สังคมยอมรับผู้บกพร่องทางสติปัญญามากขึ้น
คำจำกัดความของภาวะบกพร่องทางสติปัญญาหรือภาวะปัญญาอ่อน
บุคคลบกพร่องทางสติปัญญามักมีพัฒนาการด้านร่างกาย สังคม อารมณ์ ภาษาและสติปัญญาล่าช้ากว่บุคคลทั่วไป
ตามเกณฑ์ของ Diagnostic and Statistical Manual of Mental Disorders, Fourth Edition, Text Revision (DSM- IV-TR) โดย American Psychiatric Association (APA) ในปี พ.ศ. 2543 ภาวะบกพร่องทางสติปัญญาหรือภาวะปัญญาอ่อน หมายถึง ภาวะที่มี
1.ระดับเชาวน์ปัญญาต่ำกว่าเกณฑ์เฉลี่ย
2.พฤติกรรมการปรับตนบกพร่องตั้งแต่ 2 ด้านขึ้นไป จากทั้งหมด 10 ด้าน
3.อาการแสดงก่อนอายุ 18 ปี
เชาวน์ปัญญา
เกณฑ์ภาวะบกพร่องทางสติปัญญาด้านเชาวน์ปัญญา คือการมีระดับเชาวน์ปัญญาต่ำกว่า 70
พฤติกรรมการปรับตน
หมายถึง การปฏิบัติตนในชีวิตประจำวันทั่วๆ ไป ซึ่งเป็นความสามารถของบุคคลนั้นที่จะสามารถดำรงชีวิตได้ด้วยตนเองในสังคม ประกอบด้วย
1. การสื่อความหมาย (Communication)
2. การดูแลตนเอง (Self-care)
3. การดำรงชีวิตภายในบ้าน (Home living)
4. การปฏิสัมพันธ์กับผู้อื่นในสังคม (Social and Interpersonal Skills)
5. การใช้แหล่งทรัพยากรในชุมชน (Use of Community Resources)
6. การควบคุมตนเอง (Self- direction)
7. การนำความรู้มาใช้ในชีวิตประจำวัน (Functional Academic Skills)
8. การใช้เวลาว่าง (Leisure)
9. การทำงาน (Work)
10. การมีสุขอนามัยและความปลอดภัยเบื้องต้น (Health and Safety)
การประเมินพฤติกรรมการปรับตนตามเกณฑ์การวินิจฉัยในปี พ.ศ.2535 ซึ่งจะต้องบกพร่องอย่างน้อย 2 ด้านจาก 10 ด้าน ในทางปฏิบัติไม่มีเครื่องมือใดเครื่องมือหนึ่งที่จะประเมินได้ครบทั้ง 10 ด้าน ในครั้งที่ 10 เมื่อปี พ.ศ.2545 AAMR จึงได้ปรับเกณฑ์การวินิจฉัยเรื่องพฤติกรรมการปรับตนเป็นการปฏิบัติตนที่ต่ำกว่าค่าเฉลี่ย ในข้อ ก หรือ ข้อ ข ดังนี้
ก. ทักษะด้านใดด้านหนึ่งใน 3 ด้านของพฤติกรรมการปรับตน ได้แก่ ทักษะด้านความคิดรวบยอด (conceptual skills) ทักษะด้านสังคม (social skills) หรือทักษะด้านการปฏิบัติตน (practical skills) หรือ
ข. ทักษะทั้ง 3 ด้าน ตามข้อ ก โดยดูจากคะแนนรวมทั้งหมด
ทั้งนี้การประเมินพฤติกรรมการปรับตนนี้ AAMR หรือ AAIDD ได้พัฒนาเครื่องมือการประเมินคือ Diagnostic Adaptive Behavior Scale เพื่อให้การประเมินมีมาตรฐานมากขึ้น
แบบประเมิน
เครื่องมือประเมินพัฒนาการและระดับเชาวน์ปัญญา
- Bayley Scales of Infant Development
- Wechsler Preschool and Primary Scale of Intelligence III
- Stanford-Binet Intelligence Scale (5th Ed)
- Kaufman Assessment Battery for Children II
- Wechsler Intelligence Scale for Children (WICS-IV)
เครื่องมือประเมินพฤติกรรมการปรับตน
- Vineland Adaptive Behavior Scale II (VBAS II)
- AAMR Adaptive Behavior Scales-School (ABS-s II)
- Diagnostic Adaptive Behavior Scale
แบบทดสอบเชาวน์ปัญญาที่นิยมใช้เป็นมาตรฐานในประเทศไทย ได้แก่ Stanford-Binet Intelligence Scale และ Wechsler Intelligence Scale for Children ส่วนเครื่องมือวัดพฤติกรรมการปรับตนที่ใช้ ได้แก่ Vineland Adaptive Behavior Scales
อายุที่แสดงภาวะบกพร่องทางสติปัญญา
ตาม DSM-IV-TR อาการที่แสดงภาวะบกพร่องทางสติปัญญาต้องแสดงก่อนอายุ 18 ปี แต่อย่างไรก็ตามเด็กที่อายุต่ำกว่า 2 ปี ที่มีอาการแสดงภาวะบกพร่องทางสติปัญญา ยังไม่ควรได้รับการวินิจฉัยว่ามีความบกพร่องทางสติปัญญา ยกเว้นพบความบกพร่องอย่างรุนแรงและ/หรือพบภาวะที่มีความสัมพันธ์สูงกับภาวะบกพร่องทางสติปัญญา เช่น กลุ่มอาการดาวน์ ดังนั้น เด็กอายุต่ำกว่า 2 ปี ที่ไม่มีข้อยกเว้นดังกล่าวข้างต้น ควรได้รับการวินิจฉัยว่ามีภาวะบกพร่องทางพัฒนาการและควรติดตามการวินิจฉัยต่อไปเมื่อเด็กอายุมากขึ้น
ความชุก
โดยทั่วไปพบบุคคลที่มีภาวะบกพร่องทางสติปัญญาร้อยละ 1-3 ของประชากร ในประเทศไทยพบความชุกของภาวะบกพร่องทางสติปัญญาประมาณร้อยละ 0.4-4.7 ซึ่งมีความแตกต่างกันในแต่ละรายงานขึ้นอยู่กับเกณฑ์การวินิจฉัย การออกแบบการวิจัย และวิธีการศึกษา ตัวอย่างเช่น เมื่อการวินิจฉัยใช้เกณฑ์ระดับเชาวน์ปัญญา(IQ) อย่างเดียว ความชุกจะพบประมาณร้อยละ 3 แต่เมื่อวินิจฉัยโดยใช้เกณฑ์ทั้ง 3 ข้อ ตามที่กล่าวข้างต้น ความชุกจะพบประมาณร้อยละ 1 (The American Academy of child & Adolescent Psychiatry : AACAP, 2542) และพบภาวะความบกพร่องทางสติปัญญาในเพศชายมากกว่าเพศหญิง โดยอัตราชาย : หญิง ประมาณ 1.5 : 1 (APA, 2543)
สาเหตุของภาวะบกพร่องทางสติปัญญา
สาเหตุของภาวะบกพร่องทางสติปัญญาเกิดจากปัจจัยต่างๆ ในด้านชีวภาพ สังคมจิตวิทยา หรือหลายๆ ปัจจัยร่วมกัน ประมาณร้อยละ 30-50 ของภาวะบกพร่องทางสติปัญญาเท่านั้นที่ทราบสาเหตุ ส่วนใหญ่เป็นกลุ่มที่มีภาวะบกพร่องทางสติปัญญาระดับรุนแรง (IQ<50) ซึ่งพบสาเหตุได้ร้อยละ 80 ส่วนกลุ่มที่มีภาวะบกพร่องทางสติปัญญาระดับเล็กน้อยพบสาเหตุได้ประมาณร้อยละ 50 นอกจากนี้ยังพบว่าประมาณร้อยละ 50 ของภาวะบกพร่องทางสติปัญญา มีสาเหตุมากกว่าหนึ่งอย่าง สาเหตุของภาวะบกพร่องทางสติปัญญา แยกเป็นร้อยละที่ตรวจพบได้ดังตารางที่1

การแบ่งประเภทของภาวะบกพร่องทางสติปัญญา
1.แบ่งตามระดับความรุนแรง เป็นการแบ่งโดยใช้ค่าคะแนนระดับเชาวน์ปัญญาหรือ IQ ทั้ง APA และ AAMR แบ่งภาวะบกพร่องทางสติปัญญาเป็น 4 ระดับ ได้แก่ เล็กน้อย (mild) ปานกลาง (moderate) รุนแรง (severe) และรุนแรงมาก (profound) ต่อมาในปี พ.ศ. 2535 AAMR ได้เปลี่ยนการแบ่งเหลือเพียง 2 ระดับ คือ เล็กน้อย (ระดับเชาวน์ปัญญาเท่ากับ 50-70) และ มาก (ระดับเชาวน์ปัญญาน้อยกว่า 50) โดยเน้นที่ระดับความช่วยเหลือที่บุคคลที่มีภาวะบกพร่องทางสติปัญญาต้องการ การแบ่งระดับความรุนแรงแบบนี้เพื่อช่วยแยกกลุ่มที่ระดับเชาวน์ปัญญาสูงกว่า 50 ซึ่งถือว่าเป็นกลุ่มที่เรียนได้ (educable) ให้ได้รับประโยชน์จากโปรแกรมการศึกษา ส่วนกลุ่มที่ระดับเชาวน์ปัญญาต่ำกว่า 50 จะเน้นที่การฝึกทักษะที่จำเป็นต้องใช้ในการดำรงชีวิต (trainable)
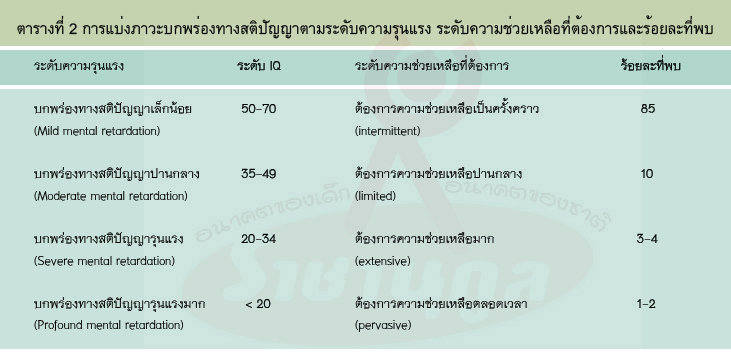
2.แบ่งตามระดับความช่วยเหลือที่ต้องการ เป็นการแบ่งเพื่อออกแบบและจัดหาบริการสนับสนุนสำหรับผู้บกพร่องทางสติปัญญาแต่ละบุคคลที่มีข้อจำกัดให้เข้าถึงระบบการศึกษาทั่วไป และดำรงชีวิตอยู่ในสังคมได้ใกล้เคียงกับคนปกติมากที่สุด แบ่งเป็น 4 ระดับ และประเมินอย่างน้อย 9 ด้าน ได้แก่ พัฒนาการ การเรียนการสอน การใช้ชีวิตในบ้าน การใช้ชีวิตในชุมชน การจ้างงาน สุขภาพและความปลอดภัย พฤติกรรม ทักษะทางสังคม และการแก้ต่างและการป้องกัน อย่างไรก็ตามการแบ่งแบบนี้ก็ยังมีความสัมพันธ์กับการแบ่งตามระดับความรุนแรง ดังตารางที่ 2
ลักษณะทางคลินิก
พัฒนาการล่าช้า เป็นอาการที่สำคัญของภาวะบกพร่องทางสติปัญญา ภาวะบกพร่องทางสติปัญญายิ่งรุนแรงมากเท่าใดความล่าช้าของพัฒนาการก็ยิ่งปรากฏให้เห็นเร็วขึ้นเท่านั้น ลักษณะทางคลินิกของภาวะบกพร่องทางสติปัญญาแบ่งตามระดับได้ดังนี้
1. ภาวะบกพร่องทางสติปัญญาระดับรุนแรงมาก
พัฒนาการล่าช้าชัดเจนตั้งแต่เล็กๆทั้งในด้านประสาทสัมผัสและการเคลื่อนไหว อาจจะฝึกการช่วยเหลือตนเองได้บ้าง แต่ต้องอาศัยการฝึกอย่างมาก ส่วนใหญ่พบว่ามีพยาธิสภาพ ต้องการการดูแลตลอดเวลา ตลอดชีวิต แม้จะเป็นผู้ใหญ่แล้วก็ตาม
2. ภาวะบกพร่องทางสติปัญญาระดับรุนแรง
พบความผิดปกติของพัฒนาการตั้งแต่ขวบปีแรก มักมีพัฒนาการล่าช้าทุกด้าน โดยเฉพาะพัฒนาการด้านภาษา สื่อความหมายได้เพียงเล็กน้อยหรือพูดไม่ได้เลย บางรายเริ่มพูดได้เมื่อเข้าสู่วัยเรียน มีปัญหาในการเคลื่อนไหว ในบางรายพบพยาธิสภาพมากกว่า 1 อย่าง มีทักษะการป้องกันตนเองน้อย มีความจำกัดในการดูแลตนเอง ทำงานง่ายๆได้ ส่วนใหญ่ต้องการการดูแลอย่างใกล้ชิดหรือต้องช่วยในทุกๆด้านอย่างมาก ตลอดชีวิต
3. ภาวะบกพร่องทางสติปัญญาระดับปานกลาง
มักได้รับการวินิจฉัยตั้งแต่วัยก่อนเรียน เมื่ออายุประมาณ 2-3 ปี โดยพบว่าอาจมีความแตกต่างของระดับความสามารถในด้านต่างๆ เช่น กลุ่มอาการดาวน์ล่าช้าในด้านการใช้ภาษา กลุ่มอาการวิลเลี่ยม (Williams syndrome) บกพร่องในทักษะการเรียนรู้ที่เกี่ยวข้องกับมิติสัมพันธ์ (visuo-spatial processing skills) และบางรายมีความสามารถทางภาษาเด่น ในบางรายพบพยาธิสภาพชัดเจน สามารถเรียนได้ถึงชั้นประถมศึกษาปีที่ 2-3 ในวัยเรียนมักต้องการการจัดการศึกษาพิเศษ สามารถเรียนรู้การเดินทางตามลำพังได้ในสถานที่ที่คุ้นเคย ใช้ชีวิตในชุมชนได้ดีทั้งการดำรงชีวิตและการงาน แต่ต้องการความช่วยเหลือปานกลาง ตลอดชีวิต ประมาณร้อยละ 20 ดำรงชีวิตอยู่ได้ด้วยตนเอง
4. ภาวะบกพร่องทางสติปัญญาระดับเล็กน้อย
มักได้รับการวินิจฉัยเมื่อเด็กเข้าสู่วัยเรียนแล้ว เนื่องจากในวัยก่อนเรียนพัฒนาทักษะทางสังคมและการสื่อความหมายได้เพียงพอ ส่วนใหญ่เรียนได้ถึงชั้นประถมศึกษาปีที่ 6 หรือสูงกว่า เมื่อเป็นผู้ใหญ่สามารถทำงาน แต่งงาน ดูแลครอบครัวได้ แต่อาจต้องการความช่วยเหลือบ้างเป็นครั้งคราวเมื่อมีปัญหาชีวิตหรือหน้าที่การงาน มักไม่พบสาเหตุทางพยาธิสภาพ ส่วนใหญ่จะสัมพันธ์กับปัจจัยทางสังคมและเศรษฐสถานะยากจนหรือด้อยโอกาส ซึ่งแสดงให้เห็นถึงความสำคัญของปัจจัยด้านสิ่งแวดล้อมและวัฒนธรรมที่มีผลต่อภาวะบกพร่องทางสติปัญญา
ความผิดปกติที่พบร่วมกับภาวะบกพร่องทางสติปัญญา
พบความผิดปกติทางจิตเวชในบุคคลที่มีภาวะบกพร่องทางสติปัญญาได้ถึงร้อยละ 45 ซึ่งสูงกว่าประชากรทั่วไป ความผิดปกติเหล่านี้จะพบบ่อยขึ้นเมื่อความรุนแรงของภาวะบกพร่องทางสติปัญญามากขึ้น ส่วนใหญ่เป็นปัญหาพฤติกรรม ความผิดปกติที่พบ ได้แก่ ซน สมาธิสั้น พบร้อยละ 8-15 พฤติกรรมทำร้ายตนเอง ร้อยละ 3-15 นอกจากนี้ยังพบพฤติกรรมก้าวร้าว กระตุ้นตนเอง เช่น ตบมือ เขย่งเท้า ดื้อ เกเร พบโรคอารมณ์สับสนแปรปรวนร้อยละ 1-3.5 และโรคจิต (schizophrenia) ร้อยละ 3 การรักษาโดยการปรับพฤติกรรมและการใช้ยา ส่วนการทำจิตบำบัดมักไม่ค่อยได้ผล
ในเด็กที่มีภาวะบกพร่องทางสติปัญญาจะพบอาการชักได้บ่อยกว่าเด็กทั่วไปประมาณ 10 เท่า โดยเฉพาะในเด็กที่มีภาวะบกพร่องทางสติปัญญาในระดับรุนแรงถึงรุนแรงมาก พบได้ถึงร้อยละ 30 อาการชักมักควบคุมได้ยาก เนื่องจากมีความผิดปกติจากกลุ่มอาการต่างๆ มีพยาธิสภาพของระบบประสาทส่วนกลาง และในผู้ป่วยแต่ละรายอาจพบอาการชักได้หลายรูปแบบ
ภาวะประสาทสัมผัสบกพร่อง ได้แก่ การได้ยินบกพร่องหรือมีปัญหาในการมองเห็นนั้นพบได้บ่อยในเด็กที่มีภาวะบกพร่องทางสติปัญญา โดยเฉพาะในกลุ่มอาการที่มีความผิดปกติของใบหน้าและศีรษะ ประมาณร้อยละ 50 ของเด็กที่มีภาวะบกพร่องทางสติปัญญาในระดับรุนแรงจะมีปัญหาในการมองเห็น ที่พบบ่อยได้แก่ ตาเขและสายตาผิดปกติ
ภาวะบกพร่องทางสติปัญญาระดับเล็กน้อยและรุนแรงพบความบกพร่องในด้านการเคลื่อนไหวซึ่งเข้าได้กับสมองพิการ (cerebral palsy :CP) ประมาณร้อยละ 10 และ 20 ตามลำดับ และประมาณร้อยละ 50 ของเด็กสมองพิการ จะพบว่ามีภาวะบกพร่องทางสติปัญญาในระดับความรุนแรงต่างๆร่วมด้วย ประมาณร้อยละ 50-75 ของเด็กออทิสติกมีภาวะบกพร่องทางสติปัญญาร่วมด้วย ในขณะที่ภาวะบกพร่องทางสติปัญญาก็พบพฤติกรรมแบบออทิสติก ได้แก่ พฤติกรรมซ้ำๆหรือทำร้ายตนเอง ได้ร้อยละ 8-20 โดยมักพบในภาวะบกพร่องทางสติปัญญาระดับรุนแรง กลุ่มอาการที่มีภาวะบกพร่องทางสติปัญญาบางกลุ่มมีอุบัติการณ์ของกลุ่มอาการออทิซึมมากกว่าประชากรทั่วไป เช่น กลุ่มอาการโครโมโซมเอกซ์เปราะ กลุ่มอาการดาวน์ และ Tuberous sclerosis มีกลุ่มอาการออทิซึมร่วมด้วยซึ่งสูงกว่าในประชากรทั่วไปที่พบกลุ่มอาการออทิซึมร้อยละ 0.3-0.6
การช่วยเหลือบุคคลที่มีภาวะบกพร่องทางสติปัญญา
แม้ว่าเมื่อเกิดภาวะบกพร่องทางสติปัญญาแล้ว จะไม่อาจรักษาสมองส่วนที่เสียไปให้กลับคืนมาทำงานได้ตามปกติก็ตาม แต่ก็สามารถจะคงสภาพ หรือฟื้นฟูสภาพทางสมองส่วนที่คงเหลืออยู่ให้ทำงานได้เต็มที่ ดังนั้น การรักษาภาวะบกพร่องทางสติปัญญา จึงเน้นการฟื้นฟูสมรรถภาพของสมองและร่างกาย มากกว่าการรักษาด้วยยาเพียงอย่างเดียว การวินิจฉัยให้ได้เร็วที่สุดและการฟื้นฟูสมรรถภาพทันทีที่วินิจฉัยได้ จะช่วยหยุดยั้งความพิการมิให้เพิ่มขึ้น เป้าหมายของการรักษาภาวะบกพร่องทางสติปัญญาจึงมิใช่มุ่งรักษาให้หายจากโรค แต่เพื่อให้สามารถดำเนินชีวิตในสังคมได้ใกล้เคียงกับคนปกติมากที่สุด ให้ช่วยตัวเองได้ ไม่เป็นภาระแก่ครอบครัวและสังคมมากเกินไป และสามารถประกอบอาชีพได้
การฟื้นฟูสมรรถภาพในบุคคลที่มีภาวะบกพร่องทางสติปัญญา มีดังนี้
1. การฟื้นฟูสมรรถภาพทางการแพทย์ (Medical Rehabilitation)
การฟื้นฟูสมรรถภาพทางการแพทย์ในช่วงแรกเกิด 6 ปี ได้แก่ การส่งเสริมป้องกัน บำบัดรักษาและฟื้นฟูสมรรถภาพ นอกจากการส่งเสริมสุขภาพเช่นเด็กปกติ การบำบัดรักษาความผิดปกติที่อาจพบร่วมด้วย เช่น โรคลมชัก Cretinism, PKU, cerebral palsy, โรคหัวใจพิการแต่กำเนิดหรือภาวะพร่องไทรอยด์ฮอร์โมนที่พบในกลุ่มอาการดาวน์ ให้การส่งเสริมพัฒนาการเพื่อพัฒนาทักษะด้านกล้ามเนื้อมัดใหญ่ กล้ามเนื้อมัดเล็กและสติปัญญา ภาษา สังคมและการช่วยเหลือตนเองเพื่อให้เด็กมีความพร้อมในการเข้าสู่ระบบการศึกษา การดูแลโดยทีมสหวิชาชีพ เช่น อรรถบำบัด กายภาพบำบัด กิจกรรมบำบัด เป็นต้น
การส่งเสริมพัฒนาการ(Early Intervention)
การส่งเสริมพัฒนาการ หมายถึง การจัดโปรแกรมการฝึกทักษะที่จำเป็นในการเรียนรู้ เพื่อนำไปสู่พัฒนาการปกติตามวัยของเด็ก จากการวิจัยพบว่า เด็กที่ได้รับการฝึกทักษะที่จำเป็นในการพัฒนาแต่เยาว์วัย จะสามารถเรียนรู้ได้ดีกว่าการฝึกเมื่อเด็กโตแล้ว ทันทีที่วินิจฉัยว่าเด็กมีภาวะบกพร่องทางสติปัญญา เช่น เด็กกลุ่มอาการดาวน์ หรือเด็กที่มีอัตราเสี่ยงสูงว่าจะมีภาวะบกพร่องทางสติปัญญา เช่น เด็กคลอดก่อนกำหนด มารดาตกเลือดคณะตั้งครรภ์ เป็นต้น สามารถจัดโปรแกรมส่งเสริมพัฒนาการให้เด็กกลุ่มนี้ได้ทันที โดยไม่ต้องนำเด็กมาไว้ที่โรงพยาบาล โปรแกรมการส่งเสริมพัฒนาการ คือ การจัดสภาพแวดล้อมให้เอื้ออำนวยต่อการเรียนรู้ของเด็ก บิดามารดา และคนเลี้ยงดู มีบทบาทสำคัญยิ่งในการฝึกเด็กให้พัฒนาได้ตามโปรแกรมอย่างสม่ำเสมอ ผลสำเร็จของการส่งเสริมพัฒนาการจึงขึ้นอยู่กับความร่วมมือ และความตั้งใจจริงของบุคคลในครอบครัวของเด็กมากกว่าผู้ฝึกที่เป็นนักวิชาชีพ (Professional staff)
กายภาพบำบัด
เด็กที่มีภาวะบกพร่องทางสติปัญญามักจะมีพัฒนาการด้านการเคลื่อนไหวร่างกาย (motor development) ช้ากว่าวัย นอกจากนี้เด็กที่มีภาวะบกพร่องทางสติปัญญาขนาดหนักและหนักมาก ส่วนใหญ่ก็จะมีความพิการทางระบบประสาทส่วนกลาง (central nervous system) ด้วย ทำให้มีการเกร็งของแขน ขา ลำตัว จึงจำเป็นต้องแก้ไขอาการเคลื่อนไหวที่ผิดปกติ เพื่อช่วยลดการยึดติดของข้อต่อ และการสูญเสียกล้ามเนื้อ เด็กจะช่วยตัวเองได้มากขึ้น เมื่อเจริญวัยขึ้น
กิจกรรมบำบัด
การฝึกการใช้กล้ามเนื้อมัดเล็ก ได้แก่ การใช้มือหยิบจับสิ่งของ ฝึกการทำงานของตาและมือให้ประสานกัน (eye-hand co-ordination) เด็กสามารถหยิบจับสิ่งของ เช่น จับถ้วยกินน้ำ จับแปรงสีฟัน หยิบช้อนกินข้าว การรักษาทางกิจกรรมบำบัด จะช่วยให้การดำเนินชีวิตประจำวัน เป็นไปอย่างราบรื่นและสะดวกขึ้น
อรรถบำบัด
เด็กที่มีภาวะบกพร่องทางสติปัญญาเกินกว่าร้อยละ 70 มีปัญหาการพูดและการสื่อความหมาย กระบวนการฝึกในเรื่องนี้ มิใช่เพื่อให้เปล่งสำเนียงเป็นภาษาที่คนทั่วไปเข้าใจเท่านั้น แต่จะเริ่มจากเด็กต้องฝึกใช้กล้ามเนื้อช่วยพูด บังคับกล้ามเนื้อเปล่งเสียง ออกเสียงให้ถูกต้อง ซึ่งการฝึกพูดต้องกระทำตั้งแต่เด็กอายุต่ำกว่า 4 ปี จึงจะได้ผลดีที่สุด
2.การฟื้นฟูสมรรถภาพทางการศึกษา (Educational Rehabilitation)
ในช่วงอายุ 7 15 ปี มีการจัดการการศึกษาโดยมีแผนการศึกษาสำหรับแต่ละบุคคล (Individualized Educational Program : IEP) ในโรงเรียนซึ่งอาจเป็นการเรียนในชั้นเรียนปกติ เรียนร่วม หรือมีการจัดการศึกษาพิเศษ ในประเทศไทยโรงเรียนที่รับเด็กที่มีภาวะบกพร่องทางสติปัญญามีอยู่ทั่วไปทั้งในกรุงเทพมหานครและในต่างจังหวัด แต่ในทางปฏิบัติก็ยังไม่เพียงพอที่จะรับเด็กกลุ่มนี้
3.การฟื้นฟูสมรรถภาพทางอาชีพ (Vocational Rehabilitation)
เมื่ออายุ 15-18 ปี เป็นการฝึกวิชาชีพและลักษณะนิสัยที่ดีในการทำงาน เป็นสิ่งจำเป็นมากต่อการประกอบอาชีพในวัยผู้ใหญ่ ได้แก่ ฝึกการตรงต่อเวลา รู้จักรับคำสั่งและนำมาปฏิบัติเอง โดยไม่ต้องมีผู้เตือน การปฏิบัติตนต่อผู้ร่วมงานและมารยาทในสังคม เมื่อเข้าวัยผู้ใหญ่ควรช่วยเหลือให้ได้มีอาชีพที่เหมาะสม ทั้งนี้เพื่อให้บุคคลปัญญาอ่อน สามารถดำรงชีวิตอิสระ (independent living) ในสังคมได้อย่างคนปกติ (normalization) อาชีพที่บุคคลที่มีภาวะบกพร่องทางสติปัญญาสามารถทำได้ดี ได้แก่ อาชีพงานบ้าน งานบริการ งานในโรงงาน งานในสำนักงาน เช่น การรับส่งหนังสือ ถ่ายเอกสาร เป็นต้น ในประเทศไทย หน่วยงานที่ให้บริการด้านนี้ยังมีน้อย
คำแนะนำ
การฝึกสอนบุคคลที่มีภาวะบกพร่องทางสติปัญญามีจุดมุ่งหมายสูงสุด เพื่อให้มีความเป็นอยู่ใกล้เคียงคนปกติซึ่งจะประสบความสำเร็จหรือไม่เพียงใดนั้น ขึ้นอยู่กับตัวแปรต่อไปนี้ คือ
1.ระดับของภาวะบกพร่องทางสติปัญญา ผู้ที่มีภาวะบกพร่องทางสติปัญญาระดับเล็กน้อย มีโอกาสจะพัฒนาให้สามารถดำเนินชีวิตใกล้เคียงบุคคลปกติได้ดีกว่า ผู้ที่มีภาวะบกพร่องทางสติปัญญาระดับปานกลางหรือรุนแรง
2. ความผิดปกติที่พบร่วมด้วยซึ่งเป็นอุปสรรคต่อการฟื้นฟูสมรรถภาพ ทำให้ไม่ประสบผลดีเท่าที่ควร
3.การส่งเสริมพัฒนาการ ถ้าเด็กได้รับการส่งเสริมพัฒนาการตั้งแต่ระยะเริ่มแรก จะมีความพร้อมในการเรียนร่วมกับเด็กปกติในโรงเรียนทั่วไป มากกว่าการฝึกเมื่อเด็กโตแล้ว
4.ความร่วมมือของครอบครัวเด็ก ครอบครัวมีความสำคัญต่อเด็กมากที่สุด ตั้งแต่แรกเกิดจนตลอดชีวิต จึงควรจะเตรียมครอบครัวให้เข้าใจความพิการของเด็ก ข้อจำกัดของความสามารถ ความต้องการพิเศษ ความคาดหวัง ตลอดจนวิธีการอบรมเลี้ยงดูและฝึกสอนในทิศทางที่ถูกต้อง เพราะสมาชิกทุกคนในครอบครัวมีความสำคัญต่อพัฒนาการของเด็กอย่างยิ่ง
การป้องกัน
ภาวะบกพร่องทางสติปัญญา สามารถป้องกันได้ดังนี้
1. ระยะก่อนตั้งครรภ์
ประชาชนควรได้รับความรู้เรื่องภาวะบกพร่องทางสติปัญญา และสาเหตุที่สามารถป้องกันได้ เช่น การให้วัคซีนหัดเยอรมัน หรือ เกลือไอโอดีน ให้คำแนะนำคู่สมรสเรื่องอายุมารดาที่เหมาะในการตั้งครรภ์(19-34 ปี) และระยะห่างระหว่างตั้งครรภ์ (2 ปี) โรคทางพันธุกรรมที่สามารถตรวจวินิจฉัยได้ก่อนตั้งครรภ์และก่อนคลอด รวมทั้งการวางแผนครอบครัว
2. ระหว่างตั้งครรภ์
ควรฝากครรภ์ที่สถานีอนามัยหรือโรงพยาบาล เพื่อป้องกันปัจจัยเสี่ยงและหญิงตั้งครรภ์ได้รับวัคซีนที่จำเป็นครบถ้วน ได้รับสารอาหารที่เป็นประโยชน์อย่างเพียงพอ หลีกเลี่ยงการดื่มเหล้า การสูบบุหรี่หรือใช้สารเสพติด ไม่ควรซื้อยากินเอง เพราะอาจมีผลต่อทารกในครรภ์ แนะนำการส่งเสริมสุขภาพจิตในครอบครัว และการวินิจฉัยก่อนคลอด
3. ระยะคลอด
ควรคลอดในสถานบริการสาธารณสุข เพื่อป้องกันภาวะแทรกซ้อนต่างๆ ที่อาจเกิดขึ้น
4. ระยะหลังคลอด
ควรให้แม่และลูกได้อยู่ด้วยกันเร็วที่สุด เพื่อให้ลูกได้ดื่มนมแม่ซึ่งมีภูมิคุ้มกันโรคต่างๆและมีสารอาหารที่จำเป็นต่อการเจริญเติบโตและพัฒนาการของสมองของลูก ระวังเรื่องตัวเหลืองในทารกแรกเกิด ให้วัคซีนป้องกันโรค ติดตามภาวะโภชนาการและพัฒนาการเด็ก โดยเฉพาะเด็กกลุ่มเสี่ยง ให้ความรู้แก่พ่อแม่ในการดูแลลูกยามเจ็บป่วย ระวังโรคติดเชื้อ สารพิษ และการกระทบกระเทือนต่อศีรษะลูก ให้ความรักและเอาใจใส่ต่อลูก
บุคคลที่มีภาวะบกพร่องทางสติปัญญาสามารถเรียนรู้ และดำเนินชีวิตอย่างทัดเทียมและมีความสุขในสังคมได้เช่นเดียวกับบุคคลปกติ ถ้าสังคมเปิดโอกาสและให้ความช่วยเหลือที่เหมาะสม อันจะเอื้ออำนวยให้บุคคลที่มีภาวะบกพร่องทางสติปัญญาได้ใช้ชีวิตอย่างมีศักดิ์ศรีและมีคุณค่า
บรรณานุกรม
1.ชนิสา เวชวิรุฬห์. เครื่องมือทดสอบสติปัญญา. วารสารราชานุกูล 2550; 22(3) : 167-198.
2.นพวรรณ ศรีวงค์พานิช, พัฏ โรจน์มหามงคล. ภาวะปัญญาอ่อน/ภาวะบกพร่องทางสติปัญญา. ใน : ตำราพัฒนาการและพฤติกรรมเด็ก. พิมพ์ครั้งที่ 1. กรุงเทพฯ : โฮลิสติก พับลิชชิ่ง, 2551: 179-204.
3.นพวรรณ ศรีวงค์พานิช, พัฏ โรจน์มหามงคล. ภาวะปัญญาอ่อน/ภาวะบกพร่องทางสติปัญญา. ใน : ตำราพัฒนาการและพฤติกรรมเด็กสำหรับเวชปฏิบัติทั่วไป. พิมพ์ครั้งที่ 1. กรุงเทพฯ : บียอนด์ เอ็นเทอร์ไพรซ์ จำกัด, 2554 : 299-323
4. King BH, Hodapp RM, Dykens EM. Mental retardation. In HI Kaplan, BJ Sadock (Eds.).
Comprehensive textbook of psychiatry (8th edition, Vol 2). Baltimore: Williams & Wilkins, 2005:3076-106.
5. Walker WO, Plauche C. Mental retardation: overview and diagnosis. Pediatr Rev 2006; 27
: 204-212.
อ่านเพิ่มเติม
1.ณัชพร นกสกุล. การวิจัยเรื่อง : การใช้หลักสูตรของครูผู้สอนเด็กที่มีความบกพร่องทางสติปัญญาเรียนร่วม ในสังกัดสำนักงานการประถมศึกษา กรุงเทพมหานคร. วารสารราชานุกูล 2546; 18 (1) : 36-52.
2.ดารกา แสงสุขใส. ความสัมพันธ์ระหว่างปัจจัยของครอบครัวกับความสามารถในการคบเพื่อนของเด็กบกพร่องทางสติปัญญาระดับน้อย. วารสารราชานุกูล 2547 ; 19 ( 2) : 17-24.
3.ทิพย์วัลย์ สีจันทร์, ประธาน รัชตจำรูญ, ดารกา แสงสุขใส. ปัจจัยส่วนบุคคล เชาวน์อารมณ์ และภาวะความสุขที่ส่งผลต่อการดูแลเด็กที่มีความบกพร่องทางสติปัญญาของผู้ปกครอง.วารสารราชานุกูล 2548; 20 (1) : 34-46.
4.ศิริพร สุวรรณทศ. วินัยกับความบกพร่องทางปัญญา. วารสารราชานุกูล 2549; 21 (1) : 52-53.
5.นพวรรณ ศรีวงค์พานิช. การจัดบริการสำหรับผู้ที่มีความบกพร่องทางสติปัญญาของ Dr.Gertrude A. Barber National Institute. วารสารราชานุกูล 2550; 22 (1) : 59-67.
คณะผู้จัดทำ/เรียบเรียง
นางนพวรรณ ศรีวงค์พานิช นายแพทย์เชี่ยวชาญ
นางสาวชนิสา เวชวิรุฬห์ นักจิตวิทยาคลินิกชำนาญการพิเศษ
นางวันทนี ผลสมบูรณ์ พยาบาลวิชาชีพชำนาญการ
นางจันทร์เพ็ญ ธัชสินพงษ์ พยาบาลวิชาชีพชำนาญการ
นายธีรพล เชื้อสุข พยาบาลวิชาชีพชำนาญการ
นางสาวอนัญญา อนุพรวัฒนากิจ พยาบาลวิชาชีพชำนาญการ
นางสาวสุภาภรณ์ ระยันต์ เจ้าพนักงานโสตทัศนศึกษาชำนาญงาน
......................................................
















